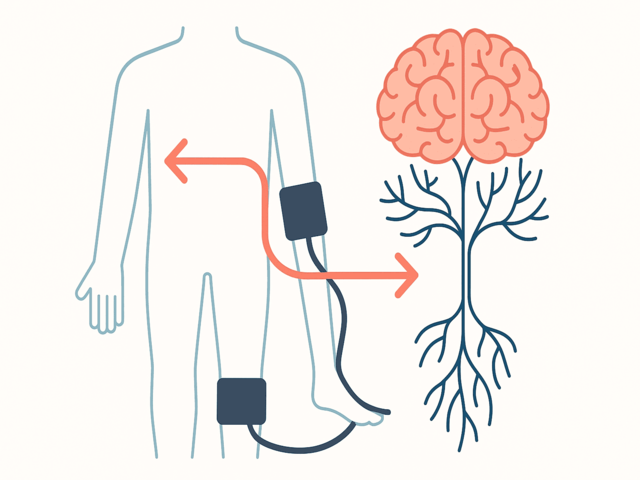
El índice tobillo-brazo (ITB) —una prueba rápida y no invasiva que compara la presión sistólica en tobillo y brazo— emerge como aliado para la detección precoz del riesgo cognitivo en personas mayores. La evidencia reciente apunta a que alteraciones vasculares periféricas captadas por el ITB se asocian con peor rendimiento cognitivo y con mayor probabilidad de empeoramiento a medio plazo.
Por qué el ITB importa en deterioro cognitivo
Un puente entre salud arterial y función cerebral
El envejecimiento vascular, la aterosclerosis y la rigidez arterial comprometen el riego cerebral, el endotelio y el acoplamiento neurovascular. Estas alteraciones impactan, de forma temprana, en dominios como memoria, funciones ejecutivas y velocidad de procesamiento. El ITB traduce ese estado vascular en un número fácil de interpretar, útil para estratificar riesgo sin añadir complejidad clínica.
Qué aporta frente a otras pruebas
-
Es barato, reproducible y disponible en la mayoría de consultas.
-
No sustituye la evaluación neuropsicológica, pero la complementa con un marcador objetivo del componente vascular.
-
Aporta criterios para priorizar a quién aplicar baterías cognitivas más extensas o resonancia magnética cuando proceda.
Cómo incorporarlo a la práctica clínica
Cribado oportunista en mayores de 65 años
-
Medir ITB en chequeos anuales junto a la presión arterial, peso y hábitos.
-
Considerar señal de alerta cuando el ITB esté bajo (indicativo de enfermedad arterial periférica) o cuando caiga respecto a mediciones previas en un mismo paciente.
Itinerario asistencial sugerido
-
ITB anómalo o en descenso → aplicar un test breve (por ejemplo, Trazado del Reloj y uno de memoria de lista corta) y explorar quejas subjetivas.
-
Hallazgos compatibles con riesgo → derivar a Geriatría/Neurología o unidades de deterioro cognitivo para estudio ampliado.
-
Plan de prevención → control intensivo y personalizado de hipertensión, dislipemia, diabetes y tabaquismo; prescripción de ejercicio aeróbico y de fuerza; dieta cardiosaludable; optimización del sueño.
Consejos de comunicación con pacientes y familias
-
Explicar que el ITB no diagnostica demencia; estima riesgo para intervenir antes.
-
Establecer objetivos claros y medibles (p. ej., control de PA, adherencia terapéutica, minutos semanales de actividad).
-
Reforzar que la mejora vascular repercute en salud cerebral y autonomía funcional.
Matices, limitaciones y lectura crítica
Interpretación clínica prudente
El ITB puede ser “falsamente normal” cuando existe calcificación arterial marcada; en ese contexto, puede ser útil complementar con índice dedo-brazo u otras valoraciones. Siempre debe interpretarse junto a edad, nivel educativo, comorbilidad y medicación.
Qué investigaciones faltan
-
Umbrales óptimos y curvas de riesgo específicas para cognición.
-
Beneficio incremental (clínico y coste-efectivo) de incorporar el ITB a algoritmos de cribado cognitivo frente a estrategias estándar.
-
Validación en distintos entornos asistenciales y poblaciones con multimorbilidad compleja.
Tabla resumida
| Elemento |
Qué es |
Interpretación clínica |
Implicación para cognición |
Acción práctica |
| Índice tobillo-brazo (ITB) |
Cociente de presiones sistólicas tobillo/brazo |
Detecta enfermedad arterial periférica o rigidez |
Alteraciones vasculares se asocian a peor desempeño y mayor riesgo de empeoramiento |
Medición anual en >65 años |
| Dominios sensibles |
Funciones ejecutivas, memoria, velocidad de procesamiento |
Afectados por isquemia subcortical y disfunción endotelial |
Alerta temprana de deterioro vascular-cognitivo |
Incluir test ejecutivo y de memoria breve |
| Factores modificables |
HTA, LDL, DM2, tabaco, sedentarismo |
Control intensivo y personalizado |
Mitigan riesgo de progresión |
Plan de prevención multimodal |
| Ruta asistencial |
Primaria → Geriatría/Neurología |
Según test y comorbilidad |
Estratifica quién necesita estudio avanzado |
Protocolizar derivaciones y seguimiento |
Resumen
La evidencia actual respalda al ITB como un marcador vascular sencillo que añade valor a la detección precoz del riesgo cognitivo en mayores. Su integración en Atención Primaria es factible, ayuda a priorizar recursos y favorece intervenciones tempranas sobre factores modificables. Aunque no sustituye la evaluación neuropsicológica, aporta una capa objetiva para decidir a quién dedicar más tiempo diagnóstico y preventivo. El siguiente paso es afinar umbrales y medir el beneficio incremental de su uso sistemático en términos de resultados clínicos y coste-efectividad.




 Si (
Si ( No(
No(